There is no translation available.
Тері лейшманиозы – трансмиссивті берілу механизмі бар, терінің шектеулі зақымдануымен және кейін теріде тыртықтың қалуымен сипатталатын адам мен жануарлардың протозойдты аурулар тобы. Тері лейшманиозының екі түрі бар: антропонозды және зоонозды. Біздің елімізде зоонозды лейшманиоз кездеседі.
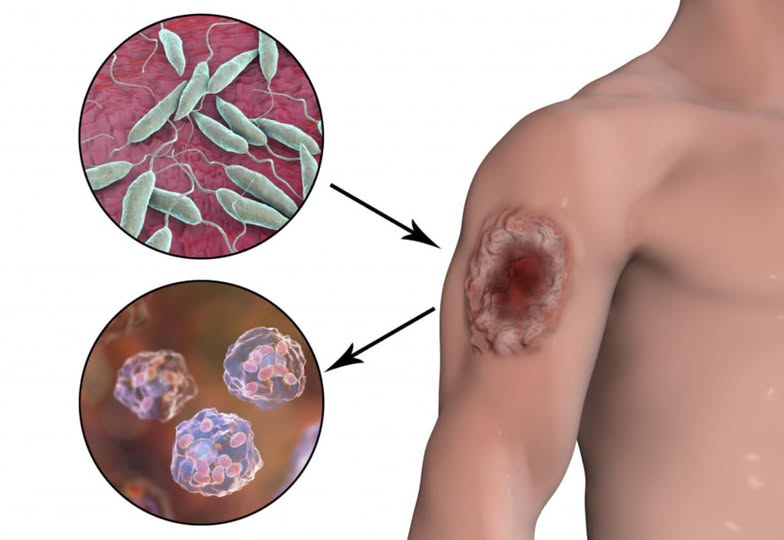
Зоонозды тері лейшманиоз аурулары – бұл адам терісін зақымдайтын паразиттер арқылы жұғатын ауру тобы. Зоонозді тері лейшманиоз ауруының - қоздырғышы – қарапайым паразиттер, табиғи ошақтарында індет таратушы үлкен құмтышқан, ал тасымалдаушысы – үндемес масалары.
Тері лейшманиоз ауруының қоздырғышы – Leishmania major. Инкубациялық мерзімі 1аптадан 1-1,5 айға дейін, көбінесе 10-20 күн. Адамдардың зақымдалу көбінесе шілде-қыркүйек айларында болады. Аурушаңдық өз ерекшелігіне қарай циклмен дамиды, алғашқыда дөңес, жара, тыртық пайда болады. Арнайы ем қабылдамаса да 6 ай көлемінде жазылып, тыртық қалады.
Ауру үндемес шаққан орында қабынған терімен қоршалған дөңестің пайда болуынан басталады. Алғашқыда дөңестің мөлшері 2-4мм, соңынан 10-15мм-ге дейін жетеді. Сонымен қатар айналасындағы қабынған терінің де көлемі едәуір ұлғаяды. 1-2 аптадан соң дөңес іріп, орнында бала алақанындай жара пайда болады. Ол 2-3 айдан соң іріңнен тазаланып, өмір бойы сақталатын тыртықтар қалдырады.
Зоонозды тері лейшманиоз ауруының табиғи ошақтарында індет таратушы үлкен құмтышқан (Rhombomys opimus), ал тасымалдаушысы – үндемес (Phlebotomus papatasi).
Құмтышқандар көктемгі мезгілде қоректердің молшылығынан 2 ұрпақ береді, кейбір ыңғайлы жылдары жаздада көбейеді. Құмтышқан 3-3,5 айлық жасында ұрпақ бере алады. Лейшманиоз белгілері құмтышқандар құлақтарының артқы ұшында инфильтрат, жара түрінде байқалады. Құмтышқан індері шөлейіт жерлерде, көбінесе құм мен тақырдың түйісінде жиі кездеседі. Ал елді мекендер айналасында жол иегінде, суару каналдар бойында орналасады.
Індет тасымалдаушы үндемес (Phlebotomus papatasi) антропофил, ылғалды жерді ұнататын қансорғыш. Ол кеміргіштердің індерінде, бұзылған, бос тұрған үйлердің дуал саңылауларында, шаруашылық қоқыстарда мекендеп, көбейеді. Ауыл ішінде олар адам мен үй жануарлардың, ал ауылдан тыс жерлерде – кеміргіштердің қанымен қоректенеді. Үндеместер кеш болғаннан таң атқанша белсенділік танытып, күндіз бой тасалайды.
Індеттің алдын алу іс-шаралары табиғи ошақтарда мұқият жүргізілуі қажет.
Медициналық іс-шаралар:
1. Лейшманиозбен науқастанғандарды емдеу мекемелерінде медициналық көмекке жүгінгенде анықтау. Эпидемиологиялық көрсеткішке сәйкес үйлерді, фермалар мен егістіктегі уақытша жайларды аралап, сұрастыру арқылы анықтау.
2. Табиғи ошақтарда жүйелі түрде отбасылық тізім негізінде шілде айынан қазан айы бойы аптасына 2 реттен, қараша-желтоқсанда айларында 1 рет аралап тұру.
3. Тері лейшманиозбен ауырғандар тері венерологиялық стационарларда емделуі тиіс.
4. Диагнозын зертханалық растау үшін жарылмаған төмпешіктен немесе жараның шеткі инфильтратынан материал алынып, зерттеледі.
5. Диспансерлік бақылау – 1 жыл бойы.
Профилактикалық және індетке қарсы іс-шаралар:
1. Құмтышқандармен күресу – улы дәрілерді (ратиндицидтер) індерге салып, кеміргіштерді жою немесе санын азайту. Сонымен қатар індерді механикалық қопарып тастау әдісі қолданылады.
2. Үндеместермен күресу үшін көктемнен бастап олардың өніп - өсетін дуалдардың жарықтарын сылап-тегістеп, күл-қоқыстарды, кеміргіштерді жойып, індерін көміп тастау қажет.
3. Жеке бас қорғану – бұл нешетүрлі масаға қарсы жақпамайларды қолданып, жәндіктердің шағуынан сақтану. Сонымен қатар үйлерде терезе – есіктерге тор іліп, ұйықтарда масахана пайдаланған жөн.
Лейшманиоз кожный- группа протозойных болезней человека и животных с трансмиссивным механизмом передачи возбудителя, характеризирующихся ограниченными поражениями кожи с последующим изъявлением и рубцеванием. Различают два типа кожного лейшманиоза: антропонозый и зоонозный. В нашей стране встречается зоонозный лейшманиоз. Зоонозный лейшманиоз- группа заболеваний, передающихся паразитами, поражающими кожу человека. Возбудителем зоонозного кожного лейшманиоза являются простейшие паразиты, в природных очагах разносит эпидемию песчаные грызуны, а переносчиками его являются москиты.
Возбудителем кожного лейшманиоза является Leishmania major. Инкубационный период от 1 недели до 1-1,5 месяцев, чаще 10-20 дней. Заражение людей чаще происходит в июле-сентярбе месяце. Болезнь имеет цикличность развития-бугорок, язва, рубец и бз ез специфического лечения заначивается в среднем за 6 месяцев.
Источник инфекции-песчанка. Пути пердачи-трансмиссивный, т.е через укусы москитов.
Заболевание начинается с появления на месте укуса папулы (бугорок) , окруженного ободком воспаленной кожей. Сначала размер папулы составляет 2-4 мм, а затем достигает 10-15 мм. Кроме того, значительно увеличивается объем воспаленной кожи вокруг него. Через 1-2 недели на ее месте появится ранка размером детскую ладошку. Через 2-3 месяца она очистится от гноя, оставив рубцы, которые останутся на всю жизнь.
При природных вспышках зоонозного кожного лейшманиоза переносчиком заболевания является большая песчаная мышь (Rhombomys opimus), переносчиком – москит (Phlebotomus papatasi).
Большая песчаная мышь дают 2 поколения весной из-за обилия корма, в некоторые благоприятные годы размножаются и летом. Грызуны могут плодиться в возрасте 3-3,5 месяцев. Симптомы лейшманиоза наблюдаются в виде инфильтратов и язв на заднем конце ушей песчанок. Норы грызунов часто встречаются в пустынных местностях, зачастую на стыке песков и пустошей. Вокруг населенных пунктов располагается по обочинам дорог, вдоль оросительных каналов.
Москит (Phlebotomus papatasi) — антропофил, кровосос, предпочитающий влажные места. Он живет и размножается в норах грызунов, на трещинах стен заброшенных пустых домов, в бытовых отходах. Внутри села они питаются кровью людей и домашних животных, а за пределами села – кровью грызунов. Москиты активны с позднего вечера до рассвета, а днем неактивны.
В природных очагах лейшманиоза следует тщательно проводить меры профилактики.
Медицинские меры:
1. Выявление больных лейшманиозом при обращении за медицинской помощью в медицинские учреждения. Обход домов, ферм и временных мест на полях по эпидемиологическим показателям.
2. Регулярное посещение природных очагах по семейному списку 2 раза в неделю с июля по октябрь, 1 раз в ноябре-декабре.
3. Больных кожным лейшманиозом следует лечить в кожно-венерологических стационарах.
4. Для лабораторного подтверждения диагноза берут и исследуют материал из папилом или периферического инфильтрата раны.
5. Диспансерный контроль – на 1 год.
Профилактические и противоэпидемические меры:
1. Борьба с грызунами – применение в норах отравляющих препаратов (ратицидов) для уничтожения или уменьшения численности грызунов. Также используют метод механической обработки нор.
2. Для борьбы с москитами необходимо загладить щели стен, очистка от бытовых отходов и закопать норы грызунов.
3. Индивидуальная защита – это защита от укусов насекомых с использованием различных мазей против комаров. Кроме того, в домах рекомендуется вешать сетки на окна и двери, а для сна использовать противомоскитные сетки.